6月28日,国务院办公厅印发《关于进一步深化基本医疗保险支付方式改革的指导意见》(国办发〔2017〕55号)。文件中的核心内容包括:
1. 全面推行以按病种付费为主的多元复合式医保支付方式;
2. 不再控制各医疗机构医保总额,逐步以区域医保基金总额控制(按医疗机构实际点数付费)代替具体医疗机构总额控制,促进医疗机构间的有序竞争;
3. 逐步将日间手术以及符合条件的中西医病种门诊治疗纳入医保基金病种付费范围;
4. 将符合规定的家庭医生签约服务费纳入医保支付范围。
在按病种付费为主的多元复合式医保支付方式下,不同的医疗服务形式对应不同的支付方式:
1. 对住院医疗服务,主要按病种和疾病诊断相关分组(DRG)付费;
2. 对长期、慢性病住院医疗服务,可按床日付费;
3. 对基层医疗服务,可按人头付费,积极探索将按人头付费与慢性病管理相结合;
4. 对不宜打包付费的复杂病例和门诊费用,可按项目付费;
5. 探索符合中医药服务特点的支付方式。
1、什么是单病种付费?
出于控制医疗卫生总费的需求,按单病种付费发源于美国,英文名称“Case-based Payment”,指单纯性疾病按照疾病分类确定支付额度的方式。上世纪80年代初期,我国的哈尔滨医科大学附属第一医院率先引进按病种付费制度,针对该院普外科20种常见病的住院时间、检查项目、准备、术中术后用药等各环节确定了费用标准,形成了中国单病种付费的雏形。
2011年4月,我国全面启动按病种付费方式改革。到今年1月6日,在国家三部委联合印发的《关于推进按病种收费工作的通知》中,适用单病种付费的项目已经扩大到320种。
但单病种付费的局限性非常明显,在实际推广中可能遇到诸多问题。针对此次改革,贝壳社专访的卫生经济学X学者表示,“原则上,按单病种付费选的是没有合并症或并发症的疾病,比较单纯,大多以手术为主。”而除了覆盖范围窄,这种单病种付费制度还存在难以应付个体差异,不利于新技术推广,医疗机构出于成本考虑推诿病患等风险。
因此,将疾病严重程度、治疗方法复杂程度和实际卫生资源消耗水平纳入考量的DRG制度,是对单病种付费的有力补充,X学者表示,虽然目前,国家主推单病种付费,但“今后的总体趋势,是住院病人以DRG为主的多种打包付费制度混合的支付制度。”
2、改变医药购销模式
以按病种付费为主的多元复合式医保支付方式,其重大价值之一,在于保险对医疗机构支付的方式,开始逐渐从后付制过渡到预付制,最直接的影响就是医院的财务模型发生变化。
而医疗机构运营财务模型的变革,将成为医药、医保和医疗三医联动改革的内在驱动力。
也就是说,只要支付方式由后付制变为预付制,不管是按病种付费、DRG、按人头或是按床日付费,都将使药品、耗材和检查检验从医院的盈利中心变为成本中心,改变医药购销模式。
在购买端,出于控费的需求,医院将改变过去招标采购药品和耗材的方式,专而向两票制、一票制或GPO(集中采购组织,Group Purchasing Organizations)等尽可能压缩医药流通成本的采购模式靠拢。
在销售端,需方的转变将策动以代理为主的销售方式发生变化—— 药品、耗材供应商的诉求转而成为提高质量、降低价格,打破传统的争取中间商、虚高定价、折扣推销等路数。
X学者特别提醒:第一,打包预付制不能局限于医保对医院的支付方式,必须做到患者端,形成闭环,这套机制的效应才能发挥;第二,在实践中,集中招标采购必须以“量”为前提,做到“招采合一”和“量价挂钩”。在这点上,安徽省以市为单位进行的带量采购值得全国借鉴。
综上,打包预付制将成为破除以药补医,理顺医疗服务比价关系的重要推手。
3、分级诊疗机制有望彻底打通
先来看一下目前分级诊疗在实施中遇到的问题。笔者最近参加了一个医疗健康投融资大会,分级诊疗作为近来医改的核心战略之一,受到了来自产学研医各界的高度关注。一位公立医院院长总结,目前大多分级诊疗体系涂有其表,有四座大山阻碍了机制按计划运行。
第一, 是财政投入的问题。目前,政府是按照所属关系对公立医院进行财政投入。也就是说,县政府投县医院,市政府投市医院,省政府投省医院,没有一家是按照分级诊疗体系投入的。
第二, 是医保支付方式的障碍。医保按照每个医院的总额进行付费,各医院间的支付体系互不连通,患者在体系内的医院之间上下转诊,还是需要二次付费。
第三, 是物质供应链的问题。分级诊疗体系内没有利益和物质共享。
第四, 是信息化问题。微观层面,从医生到病案录入员都还没有规范化;医院层面,信息系统各自为阵,信息孤岛广泛存在。
而55号文中提出的重要的两点,可能从根源上动摇这四座大山:第一,是用“区域(或一定范围内)医保基金总额控制代替具体医疗机构总额控制”;第二,是“积极探索将点数法与预算总额管理、按病种付费等相结合”。
据健康点报道,过去,医保经办机构对每家医院的医保预付总额是按照头年医保总额的110%来计算下一年的拨付总量。
当区域医保基金总额控制和点数法相结合,总额控制指标向基层医疗机构倾斜,出于控费需求,区域内医院之间的协同作用就能发挥出来,医院转而追求更好的服务、更大的覆盖半径和更低价格,以此展开医保份额的争夺。
6月29日,人社部医疗保险司司长陈金甫在人社部门户网站上对55号文进行解读,提出此次支付方式改革将以以下几个手段促进患者下沉基层:
一是刺激基层留住患者,“探索将签约居民的门诊基金按人头支付给基层医疗卫生机构或家庭医生团队”,并将符合规定的家庭医生签约服务费纳入医保支付范围,“患者向医院转诊的,由基层医疗卫生机构或家庭医生团队支付一定的转诊费用。”
二是刺激上级医院主动下放患者,“制定总额控制指标时,要向基层医疗机构、儿童医疗机构等适当倾斜,促进基层医疗机构和儿童医疗机构发展。”
三是打通支付环节,“对符合规定的转诊住院患者可以连续计算起付线;探索对纵向合作的医疗联合体等分工协作模式实行医保总额付费,合理引导双向转诊。”
当然,再好的机制,还是要建立在一定基础之上才能运行。在这里,医务人员医疗行为规范化、医疗信息标准化是绕不开的前提。的确也有人就我国的医疗规范化和标准化现状,对改革的落地提出质疑。
但实际上,在6月2日的DRG收付费改革试点启动会上,国家卫计委已经公布了一套完整的《全国按疾病诊断相关分组收付费规范》体系,从临床诊断术语、医疗服务操作编码、ICD国家标准码和电子病历和病案首页四个层面给出了详细的规范指导。
X学者透露,其中的ICD 10已经成为国家标准,诊断和操作层面,也在从规范到标准的过程当中。在改革实施的过程中,规范体系将动态调整并逐步完善。虽然标准化和支付方式改革看似是一个鸡生蛋,蛋生鸡的课题,但至少,从支付方式入手,改革已经具备了内在动力。
医谷链
来源:贝壳社 作者:刘畅
为你推荐
 资讯
资讯 带状疱疹疫苗“遇冷”,百克生物2024年净利润腰斩
近日,国内疫苗龙头企业百克生物发布2024年年报,数据显示,其报告期内实现营收12 29亿元,同比下降32 64%;归属于上市公司股东的净利润2 32亿元,同比下降53 67%。对于营收...
2025-04-23 12:59
 资讯
资讯 重庆常用药联盟接续集采中选结果
近日,重庆常用药联盟接续集采中选情况公布,该联盟由重庆牵头,联合湖北、广西、海南、贵州、云南、青海、宁夏、新疆及新疆生产建设兵团等十省(区、市)开展的药品集中带量采...
2025-04-21 18:48
 资讯
资讯 全周期智控慢病,诺和诺德与京东健康开启战略合作
2025年4月21日,全球领先的生物制药公司诺和诺德与京东健康在北京正式签署战略合作协议,标志着双方在糖尿病和体重管理领域的合作进入新阶段。依托诺和诺德百年深耕慢病领域的专...
2025-04-21 15:57
 资讯
资讯 康方生物1类新药依若奇单抗上市申请获批,用于中重度斑块状银屑病成人患者
该药是我国第一个且唯一获批上市的IL-12 IL-23“双靶向”单克隆抗体新药,是康方生物自身免疫性疾病领域首个获批上市的一类新药。
2025-04-21 13:39
 资讯
资讯 阿斯利康乳腺癌1类创新药卡匹色替片中国获批
该药适用于联合氟维司群用于转移性阶段至少接受过一种内分泌治疗后疾病进展,或在辅助治疗期间或完成辅助治疗后12个月内复发的激素受体(HR)阳性、人表皮生长因子受体2(HER2)...
2025-04-21 11:02
 资讯
资讯 辉瑞宣布终止一款口服GLP-1减肥药的临床开发
近日,辉瑞在其官网宣布,决定终止开发口服胰高血糖素样肽-1受体(GLP-1R)激动剂Danuglipron(PF-06882961),原因系在一项有关用药剂量的临床试验中,一名患者出现了可能由该...
2025-04-21 10:29
 资讯
资讯 福建省医保局印发单列门诊统筹支付医保药品目录(2024年版)
根据2024年6月发布的《福建省医保药品单列门诊统筹支付管理办法(试行)》,为了让参保患者无需住院、在门诊就医也能用上国家谈判药品、享受医保待遇,将适用于门诊治疗、使用周...
2025-04-20 13:34
 资讯
资讯 首批中国消费名品名单,医药健康企业有哪些?
近日,工业和信息化部办公厅发布首批中国消费名品名单,分为中国消费名品名单和中国消费名品成长企业名单。首批中国消费名品名单共包括93个企业品牌和43个区域品牌。中国消费名...
2025-04-20 11:17
 资讯
资讯 携手共绘“个性化近视手术”新蓝图:爱尔眼科与爱尔康启动100家医院全光塑技术战略合作
双方将以技术共享为核心,以人才培养为支撑,以科研协作为纽带,全力推进屈光手术标准化诊疗体系建设,加速前沿技术在临床领域的普及应用
文/ 屈慧莹 2025-04-19 23:35
 资讯
资讯 CDE:简化港澳已上市传统口服中成药内地上市注册审批申报资料及技术要求
允许香港、澳门特区本地登记的生产企业持有,并经香港、澳门特区药品监督管理部门批准上市且在香港、澳门特区使用15年以上,生产过程符合药品生产质量管理规范(GMP)要求的传统...
2025-04-18 18:54
 资讯
资讯 君德医药完成近亿元A轮融资,加速推进创新药械组合平台建设与产品上市
本轮融资主要用于首个减重口服器械的注册及生产销售,以及加速多个核心创新药械组合技术平台的产品管线研发进程。
2025-04-18 14:34
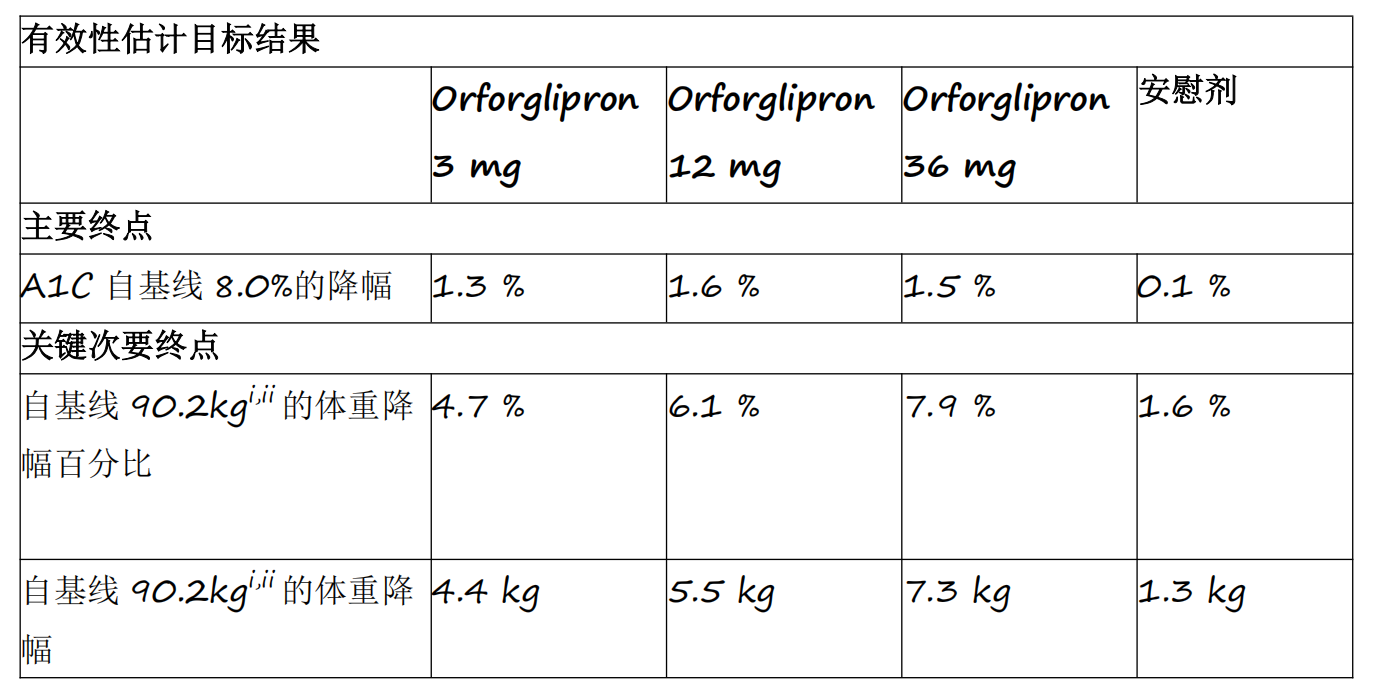 资讯
资讯 礼来首个小分子口服GLP-1RA药物orforglipron 3期临床研究成功
Orforglipron是首个成功完成3期临床研究的小分子GLP-1类药物,各剂量组平均A1C降幅为1 3%至1 6%
2025-04-18 14:12