关于“液态活检”今年在CSCO的火爆,我的感触可能比别人会更深刻一点。因为在去年的CSCO上,我已经在一个卫星会上给了“液态活检”的报告,当时还有教授专家提出异议——用“biopsy”这样的词是否准确,因为我提到的血液中那些检测指标,能否像biopsy那样准确的反映组织病理检查所获得的信息。
仅仅一年过去了,现在已经没有人再会质疑“液态活检”这个概念。场面上,无论从展台区,还是会场区,液态活检已经差不多占据了将近三成甚至更多的江山。会场上,除了关心新药的临床试验结果,大家讨论的差不多都是精准医疗,而每每有人谈到精准医疗,液态活检就变成它的伴生词,总是被提起。去年展台上,只有零星的几个公司在展示着CTC,根本看不到ctDNA的影子;今年展台上,临检公司如雨后春笋般成长起来,而只要是临检公司,必有液态活检的检测系列。更重要的是,还有很多专业从事液态活检技术(包括CTC和ctDNA)研发的公司,也推出了各自的展台,向大家展示他们独特的技术。
总体上说,这一切对于从事液态活检相关事业的人来说,都是一个非常利好的消息,因为会场上的热度反映出液态活检的临床认可度,而展台上的热度体现的则是资本关注度——一个是产业链的readout,一个是产业链的input,这种两头同步的热度,正是促进产业快速发展的动力所在。
当然任何有热度的地方都会存在很多泡沫——适度的泡沫是有益的,但是对于泡沫中的从业者,无论是作为资本方,还是技术方,都应该比“看热闹”的外行,更多地思考哪些是注定要破灭的泡沫。在这次CSCO液态活检大热的繁华表象后,我谈谈一些个人所见,所闻,所感。
1.CTC的热度有所下降,但更成熟
会场上虽然有CTC的专场,没有ctDNA的专场,但是相比ctDNA从无到有,却风暴般的席卷每个肿瘤分会场,CTC的热度应该说是“相对地”下降了。这点在展台方面也能够看出,基本上所有的临检方,都会推ctDNA;但是有很多临检方,已经不再特别推CTC。
但值得注意的是,在推广CTC的展台中,不再像去年那样只有寥寥2-3个开展CellSearch,或者CellSearch China-copy 的厂商,CTC的检测方法呈现出多元化(多种分离策略),复合式(结合CTC亚型分析,基因型分析)的特点。很多平台生产商直接走到一线,自信地展示他们产品的技术、性能特点。其中一些自主的产品已经积累了相当大量的临床数据,几近获得临床应用认证。这些侧面都说明国内的CTC产品是走向成熟的。
我个人,特别看好那些不依赖于单一抗原分离的CTC方案,如果其后续集成一些基于cancer hallmark(例如driver mutation,CNV,代谢特征等)特征的复合式分析,能够实现灵敏度和特异性一个比较好的平衡——低灵敏性是基于抗原分离CTC难以逃避的魔咒,助推CTC在临床应用上的更进一步。虽然ctDNA的风头当前远胜CTC,基于CTC的高特异性,全息性,我认为CTC在临床应用上的价值是暂时被低估的。
2.ctDNA大热,但产品间区分度较弱,都处于早期阶段,不够成熟
如果CSCO也要评最佳新人奖,ctDNA毫无意外地会当选——当然我会质疑是否“精准医疗”获奖更加准确一些,但是在这个会上ctDNA和精准医疗这个概念似乎多少有点绑定起来——言精准医疗,必及液态活检;言液态活检,必及ctDNA。
显然这两个或者三个概念是有差异的,前者是个诊疗决策方式,内涵更加广阔,而后两者只局限于一种方法。这种“老虎老鼠,傻傻分不清楚”的错觉,多少应该可以从人们对精准医疗和靶向治疗的期待谈起。
靶向治疗,早就存在很多年了,相比今天提到精准医疗,到底少了什么?我个人的理解,就是精准医疗,更侧重将医疗放在一个动态,变化的病情过程中看,无论是时间层面,还是人群层面;而靶向治疗中的观点更加静止化,固定化。这就很容易理解,相比传统靶向治疗所必需的组织学病理检测,无创的,适时地,适用每一个患者个体的液态活检(有些患者无法顺利开展肿瘤组织学病理检测)更集中体现了精准医疗的精髓,更适合被树立成代表精准医疗的一面旗帜,在医患双方意识中永久飘扬。
所以,我说“精准医疗”获奖更准确一些,毕竟ctDNA只是它的一个马甲。这个马甲当前的成色究竟如何呢?肺癌中围绕EGFR/ALK靶向治疗的应用,是在CSCO会上被谈到最多,现在看来也是最成熟的一个领域。给我一个感觉,就是如果你要打算做ctDNA,那么你最好一开始用肺癌EGFR/ALK靶向治疗作为一个阳性对照,来测试你的技术或者产品——因为一方面他在科学方面,所有的问题都是清晰的;另一方面,有无数的先人积累了无数的数据让你去对照。事实上,我看到所有从事液态活检的公司,肺癌EGFR/ALK靶向治疗是必点菜,这块试金石的成色十足,这块市场厮杀也是血腥十足。
但为什么我认为当前这一块还不够成熟。
一方面,ctDNA的关注点或产品相对比较单一,围绕肺癌EGFR/ALK靶向治疗那几个位点,基本占据了相关产品的半壁江山;其他位点检测产品或多基因靶向测序的产品(gene panel)相对较少,即使存在也停留在互相copy的层面上——最好的panel就是比市面上卖的最好的panel多一个基因。
另一方面,在CSCO各个公司,各个医院报告中看到的只是一件事。做各种ctDNA检测和组织检查的一致性比较——特别是围绕EGFR/ALK靶向治疗的相关位点(这个部分的结果,我专门放在第4点详述)。换句话说,大家目前正在努力,并确信的仍是ctDNA检测的方法是可靠的,如何将可靠的方法检测出的结果翻译成一个指导临床实践的信息,还远远没有达到。可以预期的是,这个关于“具有临床意义的判读阈值”的明确,将是实现ctDNA从“构想”转变成“应用”最核心,也是最困难的一步。可喜的是,在CSCO会上已经看到一些临床医院(虽然较少),提出了较完整的解决“阈值困境”的一揽子临床研究计划,并正在进展中,期待明年的CSCO能够看到好的结果。
3.Panel测序渐入人心,全基因组/外显子测序不适合常规临床肿瘤应用已获得广泛认同
随着TCGA的完成,肿瘤全基因组测序的热浪已经过去。大部分的临床医生,都广泛认同对肿瘤病人做全基因组/全外显子测序并不一定是最好的基因变异检测方案,无论是从价格,还是从获取信息的价值上来看。要让每一个基因检测都有充分存在的意义,已变成大家的共识,因此gene panel测序变成临床方更愿意接受的基因变异筛查方式。
但与这种觉悟不相对应的是,一方面,临床方也并不清楚它究竟需要一个什么样的gene panel,另一方面,市场上提供的gene panel也较单一,设计的理念也较粗糙,现在主要停留在检测明星分子/通路上的理念上(如RAS信号通路,Actionalble mutation等)。我的理解,判定panel的好坏,应该“不忘初心”,就是设计初衷是为了解决什么样的问题。不同的临床应用方案,相应的Panel设计侧重点应该是不同的,因此纳入的基因可能是不同的。例如用于肿瘤筛查和负荷监测的Panel应该更看重检测的突变在散发病例的覆盖率;而用于肿瘤耐药监测的Panel,就应该更看重对耐药信号通路核心分子的覆盖率。
上面谈的是panel设计方面,在技术成熟度方面。如果说对于ctDNA中热点突变的检测,进入了“阈值”困境阶段;那么现在ctDNA中的panel测序还远不用担心这点,因为不同的技术路线(无论是amplicon策略,还是捕获策略)还有太多细节需要进一步完善,无论是在敏感性,还是稳定性上。CSCO会上临床方的相关的报告还比较少,但是从有限的报告上看,即使部分公司的技术的敏感性已经达到非常理想的境地(0.1-0.01%),但或者在基因筛选的区段总大小,或者稳定性上仍有较明显的缺陷。毕竟只有一个成熟,稳定的技术,才有资格讨论“阈值困境”。
4. ddPCR在液态活检中成为认知度最高的技术手段,但是漏检率普遍较高(徦阴性率偏高),且受到Cobas的强力挑战
数字PCR(digital droplet PCR)由于其高敏感性,并得益于EGFR/ALK靶向治疗过程中很多“突变热点”的明确,被广泛地应用与各种临床方案,包括个体化治疗决策,靶向治疗监测等。
虽然基于当前商业化ddPCR平台的灵敏度可轻松达到万分之一,但是我们并没有看到预期的高假阳性率(以组织/穿刺活检作为阳性对照)——多个中心的结果都提示,ddPCR的特异性可以达到95%以上。但是现在普遍出现的问题(这是我所没有预期到的),就是漏检率(即假阴性率)非常高,大约25-40%左右,取决于不同位点或不同中心的结果。对于这种结果,如何解释,大家并没有特定的结论。
会议中在应用层面有种声音,认为特异性重要性要高于敏感性——至少这样的敏感性是可以接受的。因为特异性确保了病人不会因为不必要的过度医疗,而增加经济,生活质量和治疗时间上的损失。
我个人在技术层面上,对这个现象的解释有两种:一种是ddPCR的主流平台(如BioRad)的检测灵敏度还不够——这是源于和ddPCR技术人员的私下交流,另一种就是在那些未检出的cfDNA样品中,ctDNA在全基因组覆盖度不够——换句话说并不是因为ddPCR方法不够灵敏,而是因为关注的基因突变位点在提取的cfDNA中遗漏掉了,就好比“巧妇难为无米之炊”。这种推论来源于在公开报告和私下交流中,我都听到了同一个病人血样,小体积和大体积检测出来的结果有差异的情况。因此,我认为在特定容量血浆中ctDNA对于全基因组的覆盖率评估,是提高ctDNA检测准确性的一个重要质控标准。
尚不清楚这种漏检率是不同病人不一样,还是对于同一病人,不同批次血样抽提也会存在不一样。如果是前者,那么这反映的是个体化背景下,ctDNA/cfDNA的差异性;如果是后者,这反映的是cfDNA抽提方案内在的不稳定性——ddPCR这个检测系统本身的稳定性是值得信任的。如果是前者,我认为是无伤大雅的;如果是后者,那么对于ctDNA的动态监测应用来说,则是致命的——因为无法保证在不同时间点的ctDNA检测结果差异性,究竟是源于生物学差异,还是实验操作本身的波动。
另一个值得关注的是,有多个临床方均报告了采用Cobas EGFR突变检测方案在ctDNA中的检测结果,发现这种成熟的、基于常规PCR方法的突变检测方案能够达到ddPCR同等的效果。应该说,这是对ddPCR在液态活检中地位极大的挑战。会上有临床方对比性地讨论了Cobas系统和ddPCR系统,他们认为在同样检测灵敏度的前提下,Cobas系统流程更加简单,更易于一线医疗工作者操作,在成本上也会便宜于ddPCR。
Cobas唯一的不足之处,似乎就在于它是个封闭的,不开放的系统,目前产品无法适应多元化的临床需求。但我个人认为,这都不算是个临床应用的缺点,充其量算是个临床研究的缺点。临床应用看重的是个成熟稳定的系统,而不介意它是封闭还是开放。Cobas系统,就像一个篮子,什么果子成熟了,它都可以往里面装;随后利用其应用成熟性上的优势,挑战ddPCR。这个情形下,ddPCR还有什么非他不可的理由呢?
5. 基于液态活检的早期筛查仍受广泛关注,但大部分仍是case report,且流于表面,经不起推敲
由于液态活检的无创性,相比传统肿瘤筛查方案中给病人带来的不适(肠镜和胃镜的不适体现)或风险(例如影像学的辐射风险),很多人都对它在肿瘤筛查中寄予了厚望。这次大会上,展台和会场都看到了很多基于液态活检的肿瘤筛查案例,五花八门,都可以编一本“拍案惊奇”了。
但是整体上,我认为这些案例(即使我们相信都是真的),也都是流于表面,其本质上和算命先生“根据印堂发黑,判断厄运到来”是类似的,许多细节经不起推敲。这种经不起推敲表现在以下几个方面:
对筛查的目标群体不够明确
一个好的筛查方案,应该圈定一个特定的高危群体。现在全世界,任何一种疾病的临床筛查指南,都会给定一个定义很明确的,临床上可清晰甄选的疾病高危群体。
而很多早期筛查case report都没有这个概念,在他们的故事里,“成功的商务人士”往往是高危群体,“应酬较多,作息不规律”足以让他们在劫难逃,“身体消瘦”已经暗示大限将至,液态活检则负责最后宣判死刑。
这更像是消费心理学,而并非医学,更毋论科学。通过对“成功人士”的定向恐吓——你们的命比较值钱,即使这种症状,也要考虑是肿瘤,也要尝试液态活检,反正“能用钱解决的问题都不是问题”。
这从市场营销的角度,或许是可以理解的——但其实你把AFP,CEA套在这样的故事上也是可以,这并不能呈现出液态活检在筛查方面更具有优势。这种唯“消费心理学”主导的case积累,并不能为这个领域增加太多的营养,但这客观上是这个细分市场企业较主流的理解。(以上案例并不特指任何企业)。
对筛查的目标疾病不明确
仅靠基因变异能否说明罹患肿瘤,仅靠基因变异特征能否区分癌症的类型,这本身就是个未定论的科学问题。更何况大部分case report还是高度依赖单基因突变的有无,来经验性判断发生肿瘤的位置。
例如很多公司的case report中,都涉及到KRAS突变,事实上这样一个突变会发生在大肠癌、胰腺癌、非小细胞肺癌、子宫内膜癌和胆道癌——这只是KRAS突变主流的恶性肿瘤,还不考虑很多KRAS突变非主流的肿瘤。在这么大的范围内去一一确认,那么这和现在已经广泛使用的肿瘤相关生化标志物有什么区别?——要知道血清生化标志物很多时候异常地升高,也会早于出现临床症状。
类似地,很多公司推出的ctDNA肿瘤筛查panel往往一下子指向十几种肿瘤,这种“贪大求全”的产品设计,并不能实现宣传文案中允诺的“高效”,只是赤裸裸地体现了相关企业对市场的贪婪,过于功利化的诉求,也体现了公司对基于NGS data在肿瘤筛查中能够发挥的客观作用,欠缺冷静和深入的思考。
将“筛查”这个动态的过程静止化,与“诊断”这个概念有些混淆
仔细阅读现有的大部分“筛查”指南,我们不难发现这其实是一个动态的过程,总会伴随一个监测,评估,再监测,再评估,最后确诊的过程。无论是用LDCT,还是生化标志物,单点的指针是很重要,但是变化趋势更加重要,这是贯穿很多筛查指南的重要观点。
我个人认为,单一地看cfDNA中基因突变检出与否本身,至少在一个相当长的时间段内,都不足以成为比现有肿瘤筛查标志物更高危的指标——这是由肿瘤发生和ctDNA自身规律所决定的。
为什么这么说,从肿瘤发生过程中来看,突变并不是肿瘤细胞所独有的,只要DNA发生修复,发生复制的细胞都有可能产生突变。肿瘤细胞和发生突变的正常细胞相比,差异在于肿瘤细胞的突变能够赋予其生长的优势,在核酸层面表现为这个突变的copy数在细胞群体中不断增加,而正常细胞的突变实现不了。
即使一个细胞发生一个in principle oncogenic的突变,它仍然可能面对两个结果:一种是大家都知道的成瘤,一种是它会被很多种,内源性抑制肿瘤发生的机制,引导向凋亡——事实上成瘤之路和成王之路一样坎坷,一将功成万骨枯。
在这个生物学背景下,ctDNA作为检测凋亡细胞DNA基因变异特征的方法,就出现比较微妙的角色了,即使排除单次检测的准确性,即使排除检测那个时刻不确定的身体健康因素引发的cfDNA对ctDNA稀释的影响,单一时间点的ctDNA基因变异,究竟反映的是个走向破落的贵族,还是昭示了一个新的王族兴起,这是不确定的。因此,我个人觉得在ctDNA应用肿瘤筛查中,高危突变拷贝数在follow-up中的变化,是更加重要的一个参数,尤其考虑到我们对罕见突变的baseline值并不明确这个基本事实。
然而CSCO会上所有的case report,液态活检基本上发挥的是“一锤定音”的作用,这种近似诊断性的效能——诊断很多时候更是一个静止化的,做判断的行为,我认为这既不符合肿瘤的发生规律,也是过高强调了ctDNA能够发挥的作用。
以上三点,都综合体现了很多关注液态活检应用于肿瘤筛查的企业,本身还没有对“肿瘤筛查”这件事情本身,形成一个最基本的,专业的,完整的认识。整个市场都沉醉在泡沫化的臆想之中。
我觉得任何一个打算务实开发这类产品的企业——这的确是最诱人的市场应用而没有之一,都应该好好地与临床医生去沟通,综合液态活检的优势和传统肿瘤筛查过程中的难点,去选择最合适的肿瘤类型,最特定的人群,最理想的切入时机,最完美的结合传统的筛查手段,做一个明确的improvement作为第一步。
学会Focus,是这个领域健康化,务实化的第一个特征。
说句顺带的话,Tony Mak在说液态活检的应用中,直接bypass掉early detection这个部分,我认为这种观点是很有代表性。基于ctDNA的基因变异screening的技术灵敏度是否足够应用于肿瘤早期筛查,我也是表示疑虑的,至少在当前这个阶段。但是,技术总归是不断被超越的,但我上面提到的有些规律性的东西可能更难逾越。
这也是为什么我一直质疑液态活检在普筛中的作用,我觉得微小肺结节(<1cm)的恶性筛查,是当前用来评估液态活检在早期筛查中的capability最好的模型。<><1cm)的恶性筛查,是当前用来评估液态活检在早期筛查中的capability最好的模型。<>
6. 创新性的,多学科合作的液态活检临床应用方案仍较少,大部分仍停留在国外相应研究的China-copy
China-copy,并不是我反对的,因为重复(Copy)本身就是一个学习的必经过程,而且也能够很好地验证技术平台的稳定性。但我很遗憾地,看到更多的copy方式停留在program copy,就是针对同样的肿瘤类型,采用同样的检测方案,说明同样的问题。
我更期望看到更高层次的“idea copy”,就是理解国外那些优秀的program设计思路,去应用在其他的肿瘤类型,或解决其他的临床问题。大会上,我已经看到了很多非常漂亮,非常让人激动的,有“中国标签“的大数据,但基于这些大数据对未来中国版精准医疗的影响,即使是一种延伸的努力,似乎还不够。
这个问题,一定程度上与国内临床方,产业方,科研方三方被割裂的现状是密不可分的——临床方无暇也难以消化最新的科研和技术信息,科研方(如生物信息分析解读)本身缺乏技术改良和临床应用的推动力,产业方(代表成熟的技术方)不够理解临床需求和科研信息。关于“转化医学”的信息流,在三方间的流动不畅,是导致我们看不到创新性的,多学科合作的液态活检临床应用方案的重要原因。
引用一个很俗的提法,在液态活检未来发展的时代,“机制创新”——一种有效地信息沟通机制,一种三赢的利益分配机制,是除液态活检技术本身外,决定一个企业,甚至这个行业是否能够持续兴盛的重要因素。
扯远一点,在和一些临床和科研朋友讨论这种现状时,有种观点认为这是由于资本市场追逐利益的本质所决定的,资本只会做最成熟,最能马上产生利益的东西。我部分赞同资本功利性的原因,但是我和一些企业朋友接触下来,我觉得他们还是对创新性的项目,是非常有兴趣的——因为这毫无疑问能够增加自身在市场上的区分度,从而获得一种竞争优势。但是由于他们与临床的沟通不够密切,不够深入,他们无法准确地确认一个“创新项目”是否真的有真的临床价值,无法确认一个“创新项目”是否有足够的临床资源自始自终去支持,这时资本的避险本性就展露了。
我认为将来液态活检商业服务,包括精准医疗,可能不同于药品,是个单品,而更像是个高度整合的,包含多支线的临床应用解决方案。这就决定了,无论是它的研发过程,还是将来的现实应用,更迫切地需要多学科(临床方,技术方,产业方)深入、密切地沟通和配合。用一个什么样的姿态,去和另两个partner好好相处,这是圈内人,都应该去考量的。
以上六点是我在这次CSCO会上,就液态活检这个领域体会到的一些东西。小结下来,我个人的基本判断就是:
整个产业链的每个环节,都对液态活检充满了热切的期望,并视其为一个新的效益增长点——无论是临床效益,还是经济效益;
但液态活检潜在的效益在现实中的转化模式,仍不清晰,行业利好尚停留在概念预期层面;
液态活检转化模式有待于产业方和技术方更长时间的合作,更多案例的积累才能逐渐显现——在产业整体的亢奋过后,这种漫长的等待,未来将是对这两方最严峻的考验。
我个人对行业发展会有这样几个推测:
单一使用CTC的临床意义将不断降低,CTC的价值将更多展现在与 ctDNA的综合应用,这样可以充分结合ctDNA高灵敏度,低成本的优势,以及CTC高特异性,全息化的优势。
应该高度关注可用于外周血ctDNA的快速、准确、低成本检测全基因组中CNV/SV,以及甲基化特征的技术——这个技术在肿瘤早期筛查,肿瘤发生器官的区别性诊断中,将优于现有的点突变检测策略。
企业,在短期实现“液态活检”产品性盈利是有困难的。只有通过自身技术和临床应用方案创新,吸引优质临床资源(包括样品、资金)结成战略性联盟,以持续性的,创新性的临床研究,维持临床和资本对其的关注度,将是企业的重要生存之道。
基于ctDNA的肿瘤治疗“决策——监测——复发后再决策”,是有可能最快看到“闭环式方案优势”的液态活检临床应用。
来源:液体活检 作者:D. Lee
为你推荐
 资讯
资讯 重庆常用药联盟接续集采中选结果
近日,重庆常用药联盟接续集采中选情况公布,该联盟由重庆牵头,联合湖北、广西、海南、贵州、云南、青海、宁夏、新疆及新疆生产建设兵团等十省(区、市)开展的药品集中带量采...
2025-04-21 18:48
 资讯
资讯 全周期智控慢病,诺和诺德与京东健康开启战略合作
2025年4月21日,全球领先的生物制药公司诺和诺德与京东健康在北京正式签署战略合作协议,标志着双方在糖尿病和体重管理领域的合作进入新阶段。依托诺和诺德百年深耕慢病领域的专...
2025-04-21 15:57
 资讯
资讯 康方生物1类新药依若奇单抗上市申请获批,用于中重度斑块状银屑病成人患者
该药是我国第一个且唯一获批上市的IL-12 IL-23“双靶向”单克隆抗体新药,是康方生物自身免疫性疾病领域首个获批上市的一类新药。
2025-04-21 13:39
 资讯
资讯 阿斯利康乳腺癌1类创新药卡匹色替片中国获批
该药适用于联合氟维司群用于转移性阶段至少接受过一种内分泌治疗后疾病进展,或在辅助治疗期间或完成辅助治疗后12个月内复发的激素受体(HR)阳性、人表皮生长因子受体2(HER2)...
2025-04-21 11:02
 资讯
资讯 辉瑞宣布终止一款口服GLP-1减肥药的临床开发
近日,辉瑞在其官网宣布,决定终止开发口服胰高血糖素样肽-1受体(GLP-1R)激动剂Danuglipron(PF-06882961),原因系在一项有关用药剂量的临床试验中,一名患者出现了可能由该...
2025-04-21 10:29
 资讯
资讯 福建省医保局印发单列门诊统筹支付医保药品目录(2024年版)
根据2024年6月发布的《福建省医保药品单列门诊统筹支付管理办法(试行)》,为了让参保患者无需住院、在门诊就医也能用上国家谈判药品、享受医保待遇,将适用于门诊治疗、使用周...
2025-04-20 13:34
 资讯
资讯 首批中国消费名品名单,医药健康企业有哪些?
近日,工业和信息化部办公厅发布首批中国消费名品名单,分为中国消费名品名单和中国消费名品成长企业名单。首批中国消费名品名单共包括93个企业品牌和43个区域品牌。中国消费名...
2025-04-20 11:17
 资讯
资讯 携手共绘“个性化近视手术”新蓝图:爱尔眼科与爱尔康启动100家医院全光塑技术战略合作
双方将以技术共享为核心,以人才培养为支撑,以科研协作为纽带,全力推进屈光手术标准化诊疗体系建设,加速前沿技术在临床领域的普及应用
文/ 屈慧莹 2025-04-19 23:35
 资讯
资讯 CDE:简化港澳已上市传统口服中成药内地上市注册审批申报资料及技术要求
允许香港、澳门特区本地登记的生产企业持有,并经香港、澳门特区药品监督管理部门批准上市且在香港、澳门特区使用15年以上,生产过程符合药品生产质量管理规范(GMP)要求的传统...
2025-04-18 18:54
 资讯
资讯 君德医药完成近亿元A轮融资,加速推进创新药械组合平台建设与产品上市
本轮融资主要用于首个减重口服器械的注册及生产销售,以及加速多个核心创新药械组合技术平台的产品管线研发进程。
2025-04-18 14:34
 资讯
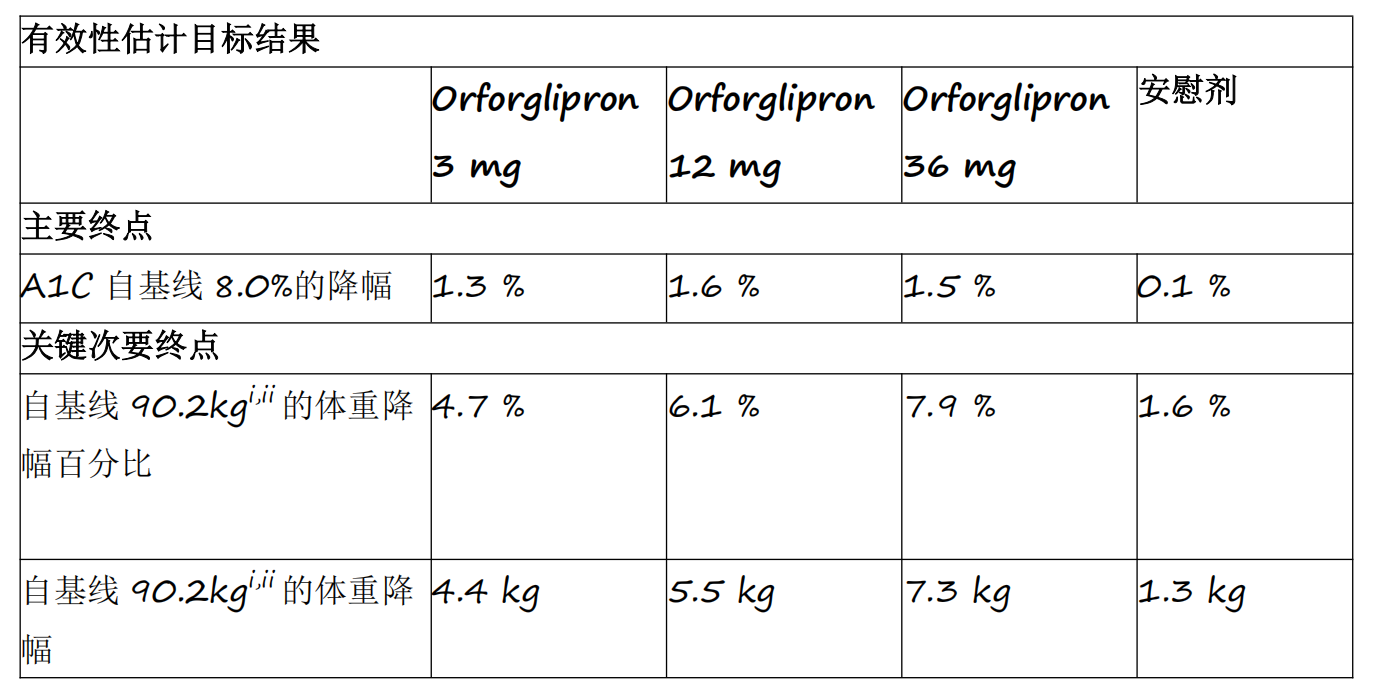
资讯 礼来首个小分子口服GLP-1RA药物orforglipron 3期临床研究成功
Orforglipron是首个成功完成3期临床研究的小分子GLP-1类药物,各剂量组平均A1C降幅为1 3%至1 6%
2025-04-18 14:12
 资讯
资讯 WSOPRAS 2025落幕:中国眼整形闪耀国际舞台,李冬梅教授代表爱尔眼科获2027年大会主办权
4月10日至12日,世界眼整形重建外科学会(WSOPRAS)2025年国际峰会在土耳其伊斯坦布尔盛大举行。
文/李林 2025-04-18 09:27