在“全民医保”时代,医保支付改革在一定程度上决定着医院的生存与发展。应对“牛鼻子”,医院咋办?
延续“2015年中国医院院长年会”上的“医保支付改革提速”话题,在今年的“中国医院院长年会”上,广西医科大学第一附属医院党委副书记陈永斌、武汉大学中南医院副院长袁玉峰、江苏大学附属医院院长陈德玉、浙江省台州恩泽医疗中心(集团)主任陈海啸、福建医科大学附属泉州第一医院院长苏智军与参会嘉宾再次聚焦该话题,支招“医保支付控费”。
支招一:互联网+医保
成立于1934年的广西医科大学第一附属医院是广西首家三级甲等综合医院,也是广西医疗、医学教育、医学研究及医疗保健的临床医学中心。医院现有东、西两个院区,床位3504张,年门诊量高达333万余人次,住院病人近12万人次,年手术6万余台次。
陈永斌谈到,面对医保总额控制、人均费用控制以及诸多医保费用管理措施,医院以“互联网+”为抓手,通过加强信息管理优化流程;完善后台监控保障质量;开发医保质量监控决策系统提供决策依据以及对接医保智能监控系统规范医疗行为等诸多举措,加强医保合理控费。
据悉,借助“互联网+”,医院医保管理取得显着成绩:医院的问题处方下降77.39%,并且上级医疗保险经办机构的监督检查扣罚金额呈现下降趋势,扣罚金额下降25.87%。
与此同时,医院还创新设立了病区医保协管员,他们不仅要分析本病区的医保费用情况,同时还负责考核医保服务质量、培训医保知识,传达医保动态,保障了医院“医院-医保科-临床病区”三级医保管理网的落地。
支招二:精细化管理实践中南路径
武汉大学中南医院是湖北省首家真正全面纳入医保的省部级医院,拥有开放床位3200张、57个临床医技科室,整体实力位列“复旦排行榜”百强。
袁玉峰与参会者做了分享,他指出面对医保支付改革,医院一方面应通过内部调整适应改革;另一方面应积极参与改革与标准制定,推动平等谈判机制与协商机制建立。
他着重介绍了医院的一系列核心举措,包括推行医保精细化管理,推行绩效改革与质量管理控制;成立医院管理研究所。
在谈到推行绩效改革与质量管理控制时,袁玉峰介绍了医院的诸多做法,比如:推行以DRGS、RBRVS为基础的绩效改革;与质量控制办公室、运营管理部共同推进质量与效率;将HIS植入信息智能审核系统适应医保规则;注重病案首页质量、实施手术全流程管理……
在分享了医院一系列做法之后,袁玉峰同时呼吁:支付改革应多方共同参与,打破不对称状况;同时应该强化业界合作,推进公平的医保价格谈判协商机制的建立;并且要以省为单位,建立标准统一的DRGs系统,切勿标准不一。
支招三:注重内涵,钱要花在“刀刃”上
江苏大学附属医院(镇江市江滨医院)创建于1936年,是集医疗、教学、科研、预防和保健为一体的国家卫计委首批命名的三级甲等医院。医院拥有开放床位1500 张,在职职工1900余人,医院年门诊量150多万人次,年出院病人近5万人次。
总结多年医保控费经验,陈德玉谈到,在当下的医保结算政策下,医院要可持续发展,必须走内涵建设之路,调整好收入结构,不断降低运行成本,建立以服务质量为核心、以岗位责任与绩效为基础的考核和激励制度,不断完善医疗质量管理与控制体系,持续提高医院管理水平和医疗服务质量。
会上,陈德玉向参会者介绍了医院在坚持“三合理”规范,严格审批制度;实施临床路径管理,提高医疗疗效;实行全成本核算,降低运行成本;完善绩效考核办法,提高运行效益等方面的诸多详细举措。
展望医保支付改革的未来,陈德玉谈到,医保支付标准应与集中招标采购和加成管制政策的改革同步推进;调动各主体积极参与市场活动,形成市场信息,为制定医保支付标准提供基础;对于缺乏竞争品的创新药,可基于价值评估结果和谈判机制,形成医保支付标准;收集和披露药品价格信息,为市场竞争提供支持;同时还要加强对医生处方的监管,完善保障方式,防范个人负担过重。
支招四:建立综合立体的正向激励体系
“医保改革重点核心不是控费,应该是为了健康。”谈及医疗保障(保险)系统的目的时,陈海啸如是说。基于这样的理解,陈海啸认为,医保控费的目的也应该时保障健康制度能够可持续。
他指出,目前国内各地控费措施绝大多是直奔主题,采用降、减、限、停、压、罚等负性激励行为,主要针对医院和医务人员的规章制度和法律法规,一次比一次严厉的,然而,基于“恶为先”规章办法,很难调动医务人员和医疗机构的主观能动性和控费欲望。他表示:“尝试大量的负性激励管理行为且效果有限时,应该引入更多正向的鼓励性管理行为来达到控费效果。”
会上,陈海啸着重介绍了浙江省台州医院以正性激励为主导,实施精益医疗的管理战略,并且,他着重介绍了医院以“推行临床路径为精益战略落地工具”的管理举措。
据悉,自2005年起开始推广临床路径,台州医院累计实施临床路径管理30万余例次,占出院总人次的40%。在临床路径的支撑下,医院2015年5.91万例的住院总费用,平均每例下降345元左右;单病种比较实施后总费用下降11.5%;同期医院结余和职工薪酬福利也实现同步增长。
支招五:保障质量与控费需同步推进
会上,苏智军以福建医科大学附属泉州第一医院医保单病种付费为案例,深刻地剖析医保控费的调度和市场竞争。他指出:“医保支付方式改革的最终目标是医保公平享有。”在他看来,医疗保险机构与医院都应加强改革力度。
对于医疗保险机构来讲,应从资源中心向权益中心改变,同时要在改革中发挥它的核心和引导作用,发挥医疗保险的分担功能、谈判功能、信息功能和监控功能。
对于医疗机构来讲,要将医疗服务质量和医疗费用控制同时推进:不仅要以实现保障质量、控制费用、转换机制和多方共赢为目标;从医药费用的增长和过度医疗这两个最为突出的问题入手;同时还要将支付方式、临床路径和门诊用药规范、加强医疗监管三方面有机整合;并且形成内部激励、外部约束的互动机制。
苏智军向参会者介绍了医院在发展战略层面、医疗业务管理层面、医院行政管理层面的具体举措。在谈及医院医疗业务管理层面时,苏智军提到,医院不仅要优化服务流程;同时还要严格质量管控,将入出院标准、合理检查、合理治疗、合理用药纳入日常监督;并且还要实施临床路径,科学设计临床路径,加强单病种管理,规范使用各种检查、设备、耗材。
来源:中国医院院长(微信号 hospitalceo) 作者:杨晓慧
为你推荐
 资讯
资讯 2025“数据要素×”•行业样板发布:华山医院•联仁健康“医院数据资产化生态平台”成功入选
近日,由中国信息协会大数据分会主办,信息化观察网承办的2025数据要素融合与应用创新峰会在北京举办,并正式对外发布了2025“数据要素×”·行业样板100例。
2025-03-25 16:06
 资讯
资讯 全国肿瘤诊疗规范化提升行动启动会在京召开,夯实高质量肿瘤诊疗体系
2025年3月24日,由国家癌症中心学术支持,北京中康联公益基金会、辉瑞公司主办的全国肿瘤诊疗规范化提升行动启动会在北京召开,全国肺癌和肾癌规范化诊疗质控讲师培育计划也于...
2025-03-25 09:52
 资讯
资讯 生态赋能,新加坡助力全球企业迈向国际化新高度
本文将通过三家具有代表性的企业案例,解析新加坡如何利用其完善的产业生态体系,为全球医疗科技企业提供全方位支持,助力其全球化布局。
2025-03-25 09:35
 资讯
资讯 “关注睡眠健康 聚焦抗衰未来”2025睡眠与健康学术研讨会在四川成功举办
在第二十五个“世界睡眠日”到来之时,为促进国民健康、呼吁人们重视睡眠问题、树立“防未病”意识。2025年3月21日上午由中国保健协会健康管理专业委员会与四川天府亨特生命科技...
2025-03-24 16:54
 资讯
资讯 响应“体重管理年”行动,众安互联网医院助力国民科学减肥
在全民健康意识不断提升的当下,体重管理已成为社会各界关注的焦点。随着国家卫健委等部门对体重管理的重视,以及“体重管理年”行动的推进,越来越多的专业机构开始积极探索科...
2025-03-24 11:40
 资讯
资讯 万益特首次亮相中国发展高层论坛,以重要脏器疗法共筑中国健康未来
2025年3月23日,万益特全球首席执行官陶克瑞(Chris Toth)出席在北京举办的中国发展高层论坛2025年年会。
2025-03-24 11:10
 资讯
资讯 河南如何思考医保即时结算
河南省在统一实施路径基础上,统一增加按日(T+1)、隔日(T+3)、按周(T+7)的结算新模式,定点医药机构根据自身运行实际选择结算周期,而后通过月度结算、年度清算据实拨付;...
2025-03-22 22:30
 资讯
资讯 《提升中药质量促进中医药产业高质量发展的意见》发布
研究修订《野生药材资源保护管理条例》,完善分级保护制度。加强药用野生动植物物种就地和迁地保护。研究制定中药材种子管理办法。加强中药炮制技术传承创新,依法依规对特殊饮...
2025-03-22 11:41
 资讯
资讯 吉利德拓达维® (Trodelvy®)在中国获批用于治疗转移性激素受体阳性、人类表皮生长因子受体2阴性乳腺癌
拓达维®是全球首个获批的靶向Trop-2的抗体偶联药物(antibody-drug conjugate,ADC),2022年已在中国获批用于治疗既往至少接受过二种系统治疗(其中至少1种治疗针对转移性疾病...
2025-03-21 16:46
 资讯
资讯 蚂蚁集团加码医疗AI,发布医院、医生、用户三大产品体系升级
蚂蚁集团正加码AI医疗产业布局,3月21日,其对外公布了在医疗机构、医生、用户三端最新AI产品体系升级。其中,面向医疗机构,蚂蚁联合华为医疗卫生军团、阿里云等推出“蚂蚁医疗...
2025-03-21 16:03
 资讯
资讯 上海首家外商独资医院获颁证
据青浦商务官微信息,近日,上海德达医院已正式获上海市卫生健康委员会颁发“外商独资”医疗机构执业许可证,同时获得外商独资企业营业执照,成为医疗领域开展扩大开放试点政策...
2025-03-21 11:50
 资讯
资讯 维昇药业今日登陆港交所,募资逾1亿美元,成2025港股创新药第一股
成为2025年第一家在港股上市的创新药企业,同时也成为港股首家专注于生长发育及内分泌领域的上市公司。
2025-03-21 11:16
 资讯
资讯 2024年度药品审评报告(全文)
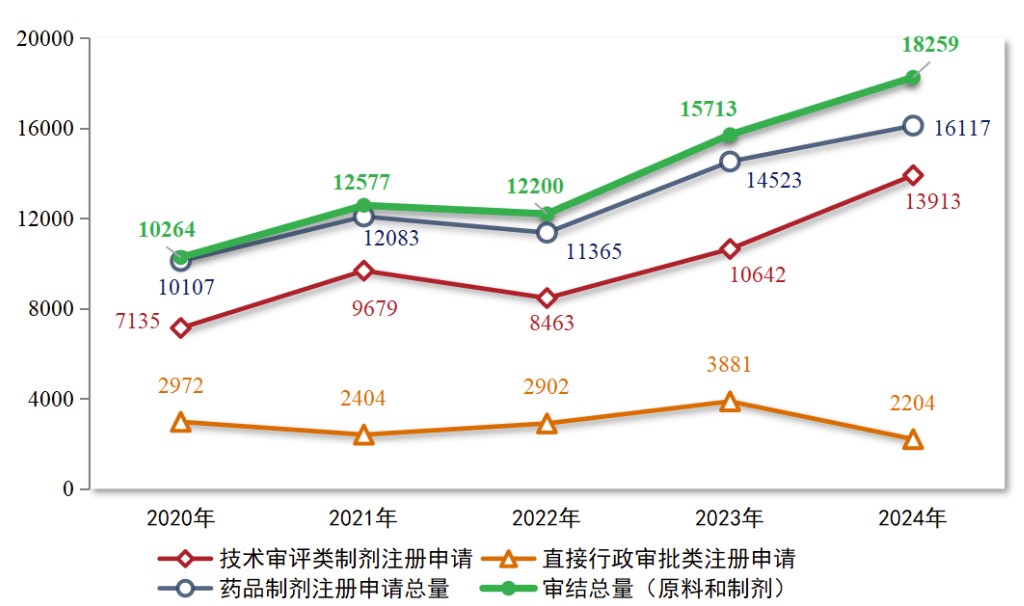
2024年,药审中心审结各类药品注册申请共18259件(同比增加16 20%),包括药品制剂注册申请16117件(同比增加10 98%),化学原料药注册申请2142件(同比增加80 00%)。
2025-03-20 21:30