2015年9月18日-19日,由罕见病发展中心(CORD)主办,同济大学附属第一妇婴保健院及北京大学医药管理国际研究中心联合主办的“2015第四届中国罕见病高峰论坛”在北京隆重举行。
罕见病又称“孤儿病”,是指那些发病率极低的疾病。根据世界卫生组织(WHO)的定义,罕见病为患病人数占总人口的0.65‰~1‰的疾病。国际确认的罕见病有6000~7000种,约占人类疾病的10%,其中80%是由于基因缺陷所导致的,具有遗传性。中国罕见病患者基数非常大,预估超过1000万。
9月19日上午,“罕见病研究和治疗”的分论坛如期举行,来自医院及科研一线的各科诊断专家分享了其在治疗“罕见病”过程中的案例和心得,最终与会者一致认为,以“质谱分析”、“高通量测序”等技术为基础的精准医疗是未来“罕见病”的主要治疗模式。
诊断水平的不足,使得实际出生缺陷率远高于统计数据
根据中国出生缺陷办公室的资料:过去几年,我国每年的分娩量在1600万——1700万,接近澳大利亚国家的人口。我国的出生缺陷率在5.6%左右。其中包括先天性心脏病、21-三体综合征、神经管缺陷、唇裂、先天性听力障碍、先天性甲状腺功能减低征等,而实际上发生出生缺陷远远不止这些。
来自上海新华医院小儿遗传诊治中心主任、顾学范教授向与会者介绍了“遗传代谢病的诊断的现状和治疗的挑战”,遗传代谢病是最早的“罕见病”,对遗传代谢病的治疗突破昭示着遗传病是可治可防的,打破了世世代代在家族传递的观念。代谢病也不再停留在代谢的水平、代谢物的测定、酶学测定方面,而是随着分子检测(尤其是基因诊断)的发展,使得我们认识的疾病越来越多,分类也越来越细。
来自天津医科大学总医院内科教研室主任、血液科主任邵宗鸿教授表示血液系统的占有的罕见病非常高,包括:白细胞系统的疾病,红细胞系统的疾病(遗传性溶血、重度地中海贫血,高铁血红蛋白血症等),其中通过基因检测对地中海贫血能够做到精准的产前诊断。他的课题组做过基因的研究和克隆的研究,发现基因检测在一些极难治的病人中检测化疗的反应效果显著。
来自于哈佛医学院的遗传聋哑中心执委,哈佛医学院附属分子医学实验室主任沈珺教授表示虽然耳聋本身并不罕见,但是它有很多的是基因变异造成的,目前为止已经有大概一百多个基因能够突变造成耳聋。如果仔细分析的话,基因造成的耳聋,表现型和基因的分子机理都不相同;来自于协和医院的呼吸科的徐凯峰教授表示包括基因诊断、基因治疗和靶向治疗在治疗“罕见病”中发挥了非常重要的作用。
高通量测序——从定性到定量
单纯的生化检测到基因的检测,让诊断更精准
诊断的目的是什么?诊断的目的不仅为了更精准的“治疗”,同时也是为了更精准的“预防”,即进行遗传咨询、产前诊断等方法使患者家庭都能够有一个正常的孩子。
临床的诊断方法从氨基酸、有机酸检测发展到高通量及串联质谱等方面的应用,实现了从定性到定量、高通量、高精度、高自动化程度的跨越。
本世纪初,串联质谱技术开始应用于筛查领域和临床诊治,并成为临床诊断的常规工具。上海市通过串联质谱监测发现了14种疾病,患病率是1/4370,其中最高的是高苯丙氨酸血症。
高通量测序技术的进步,可以通过NGS的小片分析,使一次只能检测一个片断,到现在一次可以检测几十个、几百个、几千个等更多的片断,从外显子到一个基因,多个基因,甚至是到整个基因组。
即“质谱分析”技术与以“高通量测序”技术为工具的代谢组学/基因组学的结合推动了人类研究、治疗遗传病的进步,即单纯的生化检测到基因的检测使我们的诊断更精准。
二代测序治疗诊断“罕见病”面临的挑战
目前NGS正被越来越广泛应用于“罕见病”的临床分子诊断中,由于目前的医学知识对于人类基因组变异导致罕见病的病理意义还有一定的局限性,且从业人员所掌握的专业知识及经验“良莠不齐”,因此往往会遗漏真正的“致病性”变异。
由于很多DNA的变异性质是不明的、测序价格的降低、分析的自动化使得诊断不再依赖于医生的主观评价,而变得越来越精准,譬如采用DNA新生儿进行筛查,就可以在疾病未出现表现前就能采取提前干预。
对于一些非常罕见的遗传病,医学对其致病机理还不清晰的情况下如何去做好遗传咨询,还是不清晰的,且医生都比较谨慎。在此,顾学范教授也呼吁大家进行数据共享与合作,整合开放,对于解决“罕见病”意义重大。
罕见病的研究属于典型精准医学
"精准医学"即根据每个病人的个人特征(如携带的遗传变异)量体裁衣地制定出个性化治疗方案,该计划有相当一部分内容将针对于人类罕见的遗传疾病。
罕见病是基础疾病的极端表现,针对这些极端少数病例的研究,属于典型精准医学,有助于提高我们对人类疾病机理的认识,帮助我们发现潜在的新型治疗方法。以“质谱分析”、“高通量测序”等技术为基础的精准医疗是未来“罕见病”的主要治疗模式。
来源:生物探索
为你推荐
 资讯
资讯 悦唯医疗完成近亿元A++轮投资,加速重症冠心病诊疗全流程创新器械研发与国产替代
此次融资将主要用于深化冠心病诊疗全流程创新器械和脉动式左心室辅助系统等新产品的研发,以及加速已获准上市的心脏稳定器等产品的市场推广。
2025-04-03 09:28
 资讯
资讯 海尔盈康一生启动孤独症儿童关爱行动,创新罕见病可持续公益新生态
本次活动聚焦孤独症儿童的诊疗,探讨交流AI赋能全流程防治康体系创新、前沿性生物科技诊疗技术等话题,旨在通过生态联盟的力量推动医学研究、科技创新与人文关怀的融合,让“星...
2025-04-03 09:11
 资讯
资讯 《NPJ digital medicine》刊发李冬梅教授团队成果:AI赋能高效识别眼睑肿物
亚太眼整形外科学会主席、中华医学会眼科分会眼整形眼眶病学组副组长李冬梅教授团队携手爱尔数字眼科研究所,在《NPJ digital medicine》(影响因子:12 4)学术期刊发表团队...
文/李林 2025-04-02 10:27
 资讯
资讯 默克全球执行副总裁周虹:合作与创新是默克未来五年战略的两大关键词
近日,德国默克医药健康全球执行副总裁、中国及国际市场负责人周虹带领医药健康中国及国际市场管理团队开启了2025年度首次“中国行”。
2025-04-01 17:11
 资讯
资讯 首个且唯一,阿斯利康PD-L1单抗获FDA批准治疗肌层浸润性膀胱癌
度伐利尤单抗联合吉西他滨和顺铂作为新辅助治疗,随后度伐利尤单抗作为根治性膀胱切除术后的辅助单药治疗,用于治疗肌层浸润性膀胱癌成年患者。
2025-04-01 14:37
 资讯
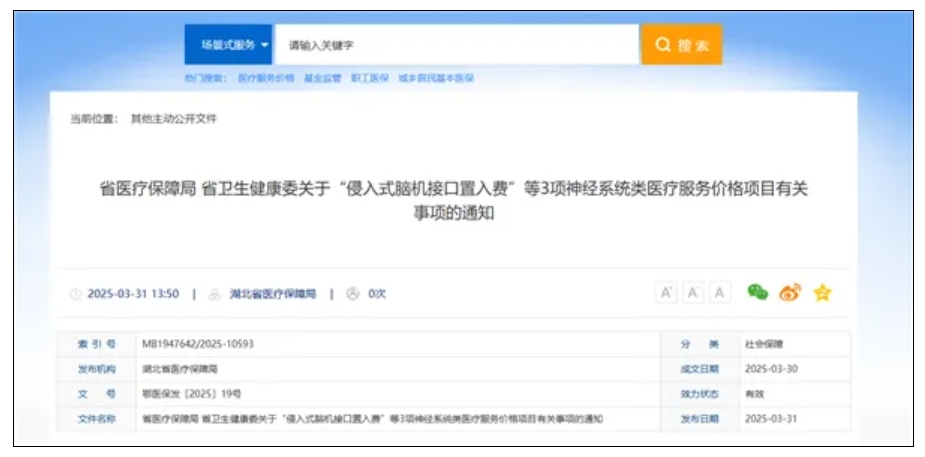
资讯 全国首个,湖北为脑机接口医疗服务定价
昨日(3月31日),据“湖北发布”消息,湖北省医保局发布全国首个脑机接口医疗服务价格,其中,侵入式脑机接口置入费6552元 次,侵入式脑机接口取出费3139元 次,非侵入式脑机...
2025-04-01 11:03
 资讯
资讯 一款国产创新流感药,获批
近日,据国家药监局官网信息显示,青峰医药下属子公司江西科睿药自主研发的1类创新药玛舒拉沙韦片(商品名:伊速达)正式获批上市,用于既往健康的12岁及以上青少年和成人单纯性...
2025-04-01 10:22
 资讯
资讯 26省联盟药品集采启动,聚焦妇科用药和造影剂
近日,山西省药械集中招标采购中心发布《关于做好二十六省联盟药品集中带量采购品种数据填报工作的通知》,开展相关采购数据填报工作。
2025-03-31 21:48
 资讯
资讯 优时比罗泽利昔珠单抗注射液(优迪革)中国获批,全球首个且唯一双亚型创新药治疗全身型重症肌无力
作为唯一人源化、高亲和力且具备创新修饰结构的IgG4单抗,关键Ⅲ期MycarinG试验证实罗泽利昔珠单抗注射液(优迪革®)较安慰剂显著改善全身型重症肌无力患者的多个临床终点与结局。
2025-03-31 15:58
 资讯
资讯 从手术麻醉到生命全周期护航,麻醉学科发展拓宽生命边界
3月26日,由中华医学会麻醉学分会、中国医师协会麻醉学医师分会等23家学协会共同举办的2025年中国麻醉周学术活动的启动仪式举办,该活动以“生命之重,大医精诚——守生命保驾护...
2025-03-31 15:30
 资讯
资讯 欧狄沃联合逸沃成为中国目前唯一获批的肝细胞癌一线双免疫联合疗法
欧狄沃联合逸沃对比仑伐替尼或索拉非尼,可显著改善不可切除肝细胞癌一线患者的总生存期(OS),客观缓解率(ORR)可改善近3倍,中位缓解持续时间(mDOR)达30个月
2025-03-31 13:45
 资讯
资讯 罗氏制药榜首 “现金牛” 产品罗可适(奥瑞利珠单抗)在华获批:开启多发性硬化症一年两次治疗新时代
罗氏制药今日(3月31日)宣布,其旗下创新药罗可适®(Ocrevus®,通用名:奥瑞利珠单抗注射液 ocrelizumab injection)正式获得中国国家药品监督管理局批准,每六个月静脉输...
2025-03-31 13:39
 资讯
资讯 三生有幸,医者仁心:三生制药向全体医药工作者致敬!
3月30日是国际医师节,由三生制药公益支持的以“三生有幸,医者仁心”为主题的公益活动,携手20位医生代表,以寄语海报的形式,共同向全体医护人员表达诚挚的祝福与关爱。
2025-03-30 17:38