“掀起癌症体检新高潮”
每当影星安吉丽娜·朱莉为预防癌症而切除身体某个器官的消息传来,远隔重洋的中国体检机构总是欢呼着要“掀起癌症体检新高潮”。
这类现象被称为“朱莉效应”。其正能量是引发了人们对癌症防治和健康的关注,副作用是可能存在盲目筛查和过度治疗。其中最受争议的话题是肿瘤标志物。
30岁的张欣想给自己做全套的女性体检。在得知张小姐“不差钱”后,京城最有名的商业体检中心爱康国宾给出了一个包括58个项目的“超级套餐”。除常规检查外,还包括十几种肿瘤标志物检测。
张欣需要付出的代价则是9管血和4268元的最优惠价。
“微小的伤口,一般人没太大感觉。”服务人员竖起自己的小指,以示无害。
肿瘤标志物(tumor markers,TM)指在肿瘤发生和增殖过程中,由肿瘤细胞本身合成、释放,或由机体对肿瘤细胞反应而产生的标志肿瘤存在和生长的一类物质,主要包括蛋白质、激素、酶、多胺、癌基因产物等。这些物质在正常成人中不存在或者是在癌症患者中出现的水平显着高于正常人。
“几乎来体检的人都会做肿瘤标志物筛查。但其实不同的癌症有不同的筛查方法,应采取更有针对性的方法来筛查肿瘤。”北京中日医院(原中日友好医院)体检科主任王君说。据她介绍,因为这种筛查只需要抽血或体液检测,大部分人接受程度较高。
以北京为例,一家大型三甲医院的体检中心每年都有3万~4万人进行相关筛查。而在中国各类体检机构中,肿瘤标志物检测早已成为最火热销售的项目。
南方周末记者走访发现,慈铭体检中心和爱康国宾分别推出的防癌体检套餐,价格从5000到17000不等,其中包含13种癌症和癌细胞(癌胚抗原定量CEA、肿瘤特异性生长因子TSGF)的筛查。
仅在爱康国宾丽都分店,每天前来做这类体检的人就有200-300人,山西、河北等地专程前来体检的人“几乎每天都有”。
需要筛查吗?不需要吗?
和张欣一样被体检项目困扰的人不在少数。这两年,北京肿瘤医院防癌筛查中心的主任医师张霁明显感觉到,肿瘤年轻化趋势明显,前来做癌症筛查的人也越来越多。但防癌体检真的越多越好吗?各种肿瘤标志物和高端检查有必要吗?
女星朱莉算是癌症筛查的受益者,基因检测技术提示了她日后罹患癌症的风险。现代科技的进步使防癌筛查上升到了“抑癌基因、遗传性肿瘤基因”检测,可以更快更有效地将高危人群与健康人群区分开,做到疾病的一级预防。按照国际普遍估计,约40%的癌症是可以预防的,因此更多人开始找寻早期癌症的信号。
朱莉在这次切除卵巢和输卵管的公开日记中提到,因为家族病史,自己每年都会做血液中的CA-125蛋白含量的检测,这是判断卵巢癌的一项肿瘤标志物。今年的结果显示,部分炎症指标有些升高,这促使她下决心进行预防性切除。
“所谓炎症指标和因子,对于肿瘤早期发现的价值是有争议的。”美国杜克大学分子癌症生物学博士李治中说,更让他惊讶的是,肿瘤标志物在国内已经被商业滥用。
在张欣做肿瘤筛查咨询时,体检机构美年大健康的一位医生就给她提到了TSGF恶性肿瘤生长因子这一指标。该医生认为,TSGF是一种广谱标志物,用于早期肿瘤筛查。但一般不推荐专门花180元检查这一项,因为准确率不是很高。即便检查结果是阳性,还得重新查其他部位。
在她咨询的另一家商业体检机构,项目单最显着位置便是“肿瘤特异性生长因子TSGF”筛查。
李治中强调,在美国,肿瘤标志物通常用作检验癌症是否复发,而不是用在健康人身上,医生不鼓励健康人盲目地做癌症筛查。
“肿瘤标志物对肿瘤早期发现有一定意义,但并没有大规模的数据支持。”李治中说。
天津肿瘤医院体检中心主任刘俊田也支持这样的看法。“肿瘤标志物的结果是不确定的,一般用于发现肿瘤后的检测,真正能反映癌变的,只有很少几种特异性的指标。”
不仅如此,非肿瘤性的疾病也会引起标志物的升高,比如慢性肝炎、前列腺增生、子宫内膜异位等,或者服用了某些药物,甚至实验室的技术标准和稳定性都有可能会干预检查结果。
很多时候,健康人会得到“假阳性”的检测结果,再进一步复查后,却并无大碍。
中美筛查指南中女性癌症(乳腺癌、宫颈癌、子宫内膜癌)推荐。
科协主席的警示
事实上,对健康人群的癌症筛查在国内外都存在争议,一些证据甚至表明筛查不仅不会带来任何好处,还会因“过度检测”“假阳性”引起痛苦和焦虑等问题。甚至延长生存时间也可能是一种假象:被诊断患有某种疾病越早,带着这个诊断活得就越久,即使这不能对最终死亡时间产生一丁点的改变。
最典型的是前列腺癌的特异抗原(PSA)筛查。
2010年3月9日,肿瘤标志物PSA的发现者、美国亚利桑那大学医学院免疫与病理学系教授理查德·埃布林在《纽约时报》上发表了一篇题为《关于前列腺癌的重大错误》的评述性文章,指出自1994年PSA被用作癌症筛查最常用指标以来,全美每年用于PSA筛查的单项费用已超过30亿美元,但该检测对前列腺癌的预测效率,“几乎不比投掷硬币决定更高”。
国际医学检验学领域最权威的学术组织美国全国临床生物化学学会(NACB)于2008年和2010年分别制定了睾丸癌、前列腺癌、直肠癌、乳腺癌、卵巢癌、肝癌、膀胱癌、宫颈癌和胃癌的肿瘤标志物使用指南。NACB和各个专业学会的意见都认为,“在普通人群中采用肿瘤标志物进行肿瘤筛查是徒劳的。”
对此,爱康集团董事长兼CEO张黎刚在接受南方周末记者采访时称,以乳腺癌为例,Ⅰ期的年相对生存率是100%,而Ⅳ期这个生存率只有20%,因此早期筛查和治疗仍是有意义的。
针对国内盛行的体检筛查,病理生理学家、中国科协主席韩启德提出了更具颠覆性的观点。
2014年5月,他在中国科协年会开幕式上并没有像往年那样致开幕词,而是明确指出:癌症筛查的实际效果是,极少数人因为采取措施而受益,绝大部分干预没有任何效果,其中有些人反而使健康受到损伤。
“进展非常快的肿瘤,比如食管癌、乳腺癌,让普通人去筛查是没有用的。结肠癌、子宫颈癌筛查效果好一些。而像前列腺癌、甲状腺癌、肺癌、黑色素瘤绝大部分是停滞发展型,容易造成过度治疗。”韩启德说。
王君发现,很多前来体检的人对这样专业的分类讨论一无所知。
“防癌体检很有意义,但选择什么项目因人而异。”王君认为,而体检前应该由临床医生做一次初诊。在中日医院的体检中心,前来体检的人群都会接受家族病史和现状的问询,医生根据一个人的家族病史、年龄、性别、职业因素等作出有针对性的建议,避免不必要的浪费。例如人们热衷的PET-CT,属于肿瘤后复发的检查,他们并不会推荐给普通人。
此外,即便肿瘤标志物有异常,也不等同于癌症。它仅仅是一种提示和信号,提示检测者属于高危人群。
“光筛查是不够的,要会防、会治。”王君说,更重要的是临床医生对检查结果的解释和建议。一旦体检者拿到异常的结果,他们的医生会根据个人情况做进一步的检测,结合影像学资料和物理诊断等综合分析。有的病要治,有的病要防,生活方式、运动方式、饮食习惯、睡眠习惯都需要做相应的改变。
值得注意的是,癌症筛查对有些人群仍是非常必要的。
“真正需要做筛查的是癌症高危人群,进行肿瘤筛查的确能够起到早发现、早诊断的作用。”刘俊田提醒道。这类人群包括,有恶性肿瘤家族史(包括三代以内的直系或旁系亲属罹患恶性肿瘤的病史);有不良生活习惯(长期大量吸烟、长期酗酒、药物滥用、长期过度劳累、严重营养不良、偏食等);职业因素长期接触有毒、有害物质;生存环境遭污染(化学污染、重金属污染、核污染等);遭受特殊微生物感染(乙型肝炎病毒、艾滋病病毒、人类乳头瘤病毒、幽门螺杆菌感染者等)。
这些才是最有可能从筛查中获益,却往往又是最忽视筛查的人。
来源:南方周末
为你推荐
 资讯
资讯 带状疱疹疫苗“遇冷”,百克生物2024年净利润腰斩
近日,国内疫苗龙头企业百克生物发布2024年年报,数据显示,其报告期内实现营收12 29亿元,同比下降32 64%;归属于上市公司股东的净利润2 32亿元,同比下降53 67%。对于营收...
2025-04-23 12:59
 资讯
资讯 重庆常用药联盟接续集采中选结果
近日,重庆常用药联盟接续集采中选情况公布,该联盟由重庆牵头,联合湖北、广西、海南、贵州、云南、青海、宁夏、新疆及新疆生产建设兵团等十省(区、市)开展的药品集中带量采...
2025-04-21 18:48
 资讯
资讯 全周期智控慢病,诺和诺德与京东健康开启战略合作
2025年4月21日,全球领先的生物制药公司诺和诺德与京东健康在北京正式签署战略合作协议,标志着双方在糖尿病和体重管理领域的合作进入新阶段。依托诺和诺德百年深耕慢病领域的专...
2025-04-21 15:57
 资讯
资讯 康方生物1类新药依若奇单抗上市申请获批,用于中重度斑块状银屑病成人患者
该药是我国第一个且唯一获批上市的IL-12 IL-23“双靶向”单克隆抗体新药,是康方生物自身免疫性疾病领域首个获批上市的一类新药。
2025-04-21 13:39
 资讯
资讯 阿斯利康乳腺癌1类创新药卡匹色替片中国获批
该药适用于联合氟维司群用于转移性阶段至少接受过一种内分泌治疗后疾病进展,或在辅助治疗期间或完成辅助治疗后12个月内复发的激素受体(HR)阳性、人表皮生长因子受体2(HER2)...
2025-04-21 11:02
 资讯
资讯 辉瑞宣布终止一款口服GLP-1减肥药的临床开发
近日,辉瑞在其官网宣布,决定终止开发口服胰高血糖素样肽-1受体(GLP-1R)激动剂Danuglipron(PF-06882961),原因系在一项有关用药剂量的临床试验中,一名患者出现了可能由该...
2025-04-21 10:29
 资讯
资讯 福建省医保局印发单列门诊统筹支付医保药品目录(2024年版)
根据2024年6月发布的《福建省医保药品单列门诊统筹支付管理办法(试行)》,为了让参保患者无需住院、在门诊就医也能用上国家谈判药品、享受医保待遇,将适用于门诊治疗、使用周...
2025-04-20 13:34
 资讯
资讯 首批中国消费名品名单,医药健康企业有哪些?
近日,工业和信息化部办公厅发布首批中国消费名品名单,分为中国消费名品名单和中国消费名品成长企业名单。首批中国消费名品名单共包括93个企业品牌和43个区域品牌。中国消费名...
2025-04-20 11:17
 资讯
资讯 携手共绘“个性化近视手术”新蓝图:爱尔眼科与爱尔康启动100家医院全光塑技术战略合作
双方将以技术共享为核心,以人才培养为支撑,以科研协作为纽带,全力推进屈光手术标准化诊疗体系建设,加速前沿技术在临床领域的普及应用
文/ 屈慧莹 2025-04-19 23:35
 资讯
资讯 CDE:简化港澳已上市传统口服中成药内地上市注册审批申报资料及技术要求
允许香港、澳门特区本地登记的生产企业持有,并经香港、澳门特区药品监督管理部门批准上市且在香港、澳门特区使用15年以上,生产过程符合药品生产质量管理规范(GMP)要求的传统...
2025-04-18 18:54
 资讯
资讯 君德医药完成近亿元A轮融资,加速推进创新药械组合平台建设与产品上市
本轮融资主要用于首个减重口服器械的注册及生产销售,以及加速多个核心创新药械组合技术平台的产品管线研发进程。
2025-04-18 14:34
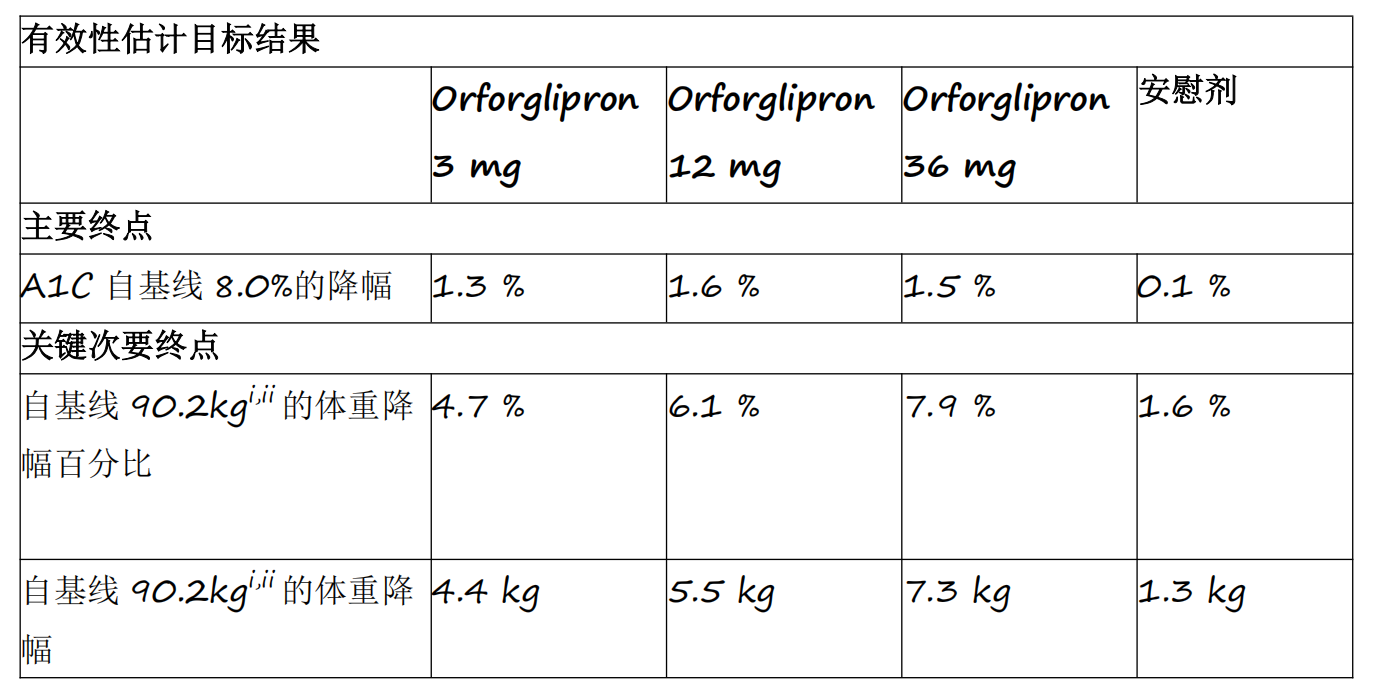 资讯
资讯 礼来首个小分子口服GLP-1RA药物orforglipron 3期临床研究成功
Orforglipron是首个成功完成3期临床研究的小分子GLP-1类药物,各剂量组平均A1C降幅为1 3%至1 6%
2025-04-18 14:12